Hoogspecialistische consultatie bij eetstoornissen: een verkennende economische impactanalyse
Achtergrond Hoogspecialistische consultatie (verder: consultatie) is een veelbelovende interventie voor het verbeteren van de behandeling bij psychiatrische stoornissen.
Doel Het modelleren van de impact van consultatie bij eetstoornissen.
Methode We voerden een verkennende economische impactanalyse uit in 2024-2025, waarbij data over patiënten die langer dan twee jaar in de gespecialiseerde ggz werden behandeld met eetstoornissen (anorexia nervosa, boulimia nervosa, eetbuistoornis) als hoofddiagnose werden gebruikt om de effecten van consultatie te modelleren. Gevoeligheidsanalyses werden uitgevoerd om de effecten van de variatie in de geschatte parameters te toetsen.
Resultaten In alle vijf de zorgtrajecten die wij onderscheidden, bleek consultatie bij eetstoornissen effectief in het: 1. verminderen van de ziektelast voor patiënten, arbeidsverzuim en directe ggz kosten en 2. verhogen van de doorstroming in de ggz door een kortere behandelduur.
Conclusie Consultatie bij eetstoornissen is een potentieel veelbelovende interventie met klinische en systeemvoordelen. Daarom willen we vanuit het Topreferent Eetstoornissen Netwerk consultatie verder onderzoeken en implementeren bij eetstoornissen, om zo kennis beschikbaar te stellen en bij te dragen aan passende zorg voor patiënten met eetstoornissen.
Eetstoornissen zijn psychiatrische stoornissen met negatieve somatische (bijv. hartfalen), psychische (bijv. verlaagde levenskwaliteit), sociale (bijv. isolement) en maatschappelijke (bijv. arbeidsverzuim) gevolgen.1 De kern van het psychopathologische van eetstoornissen is de overmatige focus op eten, gewicht en lichaamsbeeld. De meest voorkomende eetstoornissen zijn: anorexia nervosa (AN), boulimia nervosa (BN), eetbuistoornis (BED) en vermijdende/restrictieve voedselinnamestoornis (ARFID).2
Eetstoornissen zijn complex en moeilijk te behandelen. Hoewel het ziektebeloop en de behandeluitkomsten variëren afhankelijk van het type eetstoornis, de ernst van de symptomen en individuele kenmerken, herstelt ongeveer de helft van de patiënten volledig, een derde verbetert gedeeltelijk en een kwart heeft een langdurig beloop.3 Terugval blijft een veelvoorkomend probleem bij eetstoornissen, zelfs na een succesvolle behandeling, met een recidiefkans van 37%.4 Vroegsignalering bij eetstoornissen is cruciaal, aangezien deze gepaard gaat met betere behandeluitkomsten.5
Het vroegtijdig signaleren, bespreekbaar maken en doorverwijzen bij eetstoornissen vereisen kennis en ervaring. Vanwege de lage prevalentie van eetstoornissen (AN: 1-4%; BN: 1-2%; BED: 1-4%; ARFID: onbekend) is het binnen de eerste- en tweedelijnszorg een uitdaging om kennis en ervaring op dit onderwerp op te bouwen.2 Daarnaast krijgen eetstoornissen tijdens opleidingen minder aandacht dan andere psychiatrische stoornissen.6 Hierdoor worden eetstoornissen vaak laat herkend, waardoor patiënten niet tijdig passende behandeling ontvangen. Wanneer de eetstoornis wordt onderkend, vindt soms snelle doorverwijzing plaats naar de gespecialiseerde geestelijke gezondheidszorg (sggz) of hoogspecialistische ggz (hsggz). Echter, een deel van deze patiënten kan ook binnen de generalistische basis-ggz of sggz effectief behandeld worden. Deze vroege doorverwijzing vermindert de toegankelijkheid van zorg en verhoogt zorgkosten.7 Het inzetten van hoogspecialistische consultatie (verder: consultatie) kan bijdragen aan kennisdeling, het verbeteren van behandelresultaten en het verkorten van behandelduur.
Consultatie kent vele vormen, lopend van lichte intensiteit (bijv. collegiaal advies) tot zware intensiteit (bijv. overname behandeling).8 In de Nederlandse ggz wordt consultatie onder andere uitgevoerd door topreferente centra, waaronder TOPGGz-afdelingen gericht op innovatie, onderzoek, kennisontwikkeling en kennisdeling. Consultatie lijkt effectief in kennisdeling, het verbeteren van gezondheidsuitkomsten en het verminderen van gezondheidskosten bij depressie.9
Hoewel consultatie een potentieel waardevolle interventie is bij eetstoornissen, wordt ze beperkt toegepast, mede door: 1. lange wachttijden binnen de hsggz waardoor inzet van eigen personeel voor consultatie onaantrekkelijk is; 2. ongunstige financieringsstructuur die consultatie ontmoedigt; 3. onduidelijkheid bij verwijzers en patiënten over wanneer, waar en hoe consultatie kan worden aangevraagd en 4. gebrek aan uniforme richtlijnen, standaarden en logistieke kaders bij consultatiegevers en -vragers. Bovendien ontbreekt empirisch onderzoek naar de impact van consultatie bij eetstoornissen, hetgeen de onderbouwing en implementatie van deze interventie mede bemoeilijkt.
Het doel van dit onderzoek is het modelleren van de impact van consultatie bij eetstoornissen via een verkennende economische impactanalyse. Daarbij richten we ons op consultatie door experts bij TOPGGz-afdelingen voor eetstoornissen (consultatiegever in hsggz) voor professionals elders in de ggz (consultatieontvanger in sggz of basis-ggz) voor patiënten die langer dan twee jaar in de sggz worden behandeld voor eetstoornissen (AN, BN of BED).
METHODE
Data
Voor het modelleren van de impact van consultatie bij eetstoornissen gebruikten we VEKTIS-data van patiënten in de sggz.10 Bij ontbrekende data maakten we gebruik van (inter)nationale literatuur en expertopinie van de TOPGGz-afdelingen voor eetstoornissen. In kosteneffectiviteitsonderzoek geldt expertopinie als de voorkeursbron wanneer empirische gegevens ontbreken.11 Data werden geselecteerd van patiënten die langer dan twee jaar in de sggz werden behandeld met AN, BN of BED als hoofddiagnose. Hoewel de zorgstandaard Eetstoornissen geen termijn voor consultatie specificeert, kozen we voor een afkappunt van langer dan twee jaar vanwege de afgenomen kans op behandelrespons en de noodzaak tot herbeoordeling van de behandelstrategie bij uitblijvend herstel.2 Hiermee werd waarschijnlijk het aantal patiënten voor wie consultatie zinvol kan zijn onderschat, vanwege de complexiteit van eetstoornissen, die vaak gepaard gaan met psychiatrische en/of somatische multimorbiditeit, systeemproblemen en beperkte behandelrespons.2
Consultatiekosten
De uurtarieven voor de berekening van consultatiekosten baseerden we op de maximale tarieven van de Nederlandse Zorgautoriteit.12 Voor consultgevers en -vragers hielden we een verdeling van 75% psychiater en 25% klinisch psycholoog aan. Geschat werd dat een consultatie gemiddeld vier uur tijd kost voor de consultgever en twee uur voor de consultvrager, resulterend in totale consultatiekosten van € 1500 per patiënt (tabel 1). In de praktijk zijn andere consultatievormen mogelijk, zoals deelname aan een multidisciplinair overleg (goedkoper) of supervisie van behandeling (duurder). Daarmee kozen we voor de gemiddelde variant die in de praktijk het vaakst zou kunnen voorkomen. Het is onvoorspelbaar welke zes consultatievormen zouden worden ingezet wanneer consultatie systematisch beschikbaar zou komen.8 Bij onduidelijkheid kozen we voor een gemiddelde tot conservatieve schatting (ten nadele van consultatie).
Tabel 1. Kosten van hoogspecialistische consultatie bij eetstoornissen
|
Discipline |
Tijd (uren) |
Tarief |
Kosten |
Aandeel in totaal |
Gemiddelde kosten |
Totaal |
|
|---|---|---|---|---|---|---|---|
|
Consultgever |
Psychiater |
4 |
€ 266 |
€ 1064 |
75% |
€ 798 |
€ 1007 |
|
Klinisch psycholoog |
4 |
€ 209 |
€ 836 |
25% |
€ 209 |
€ 504 |
|
|
Consultvrager |
Psychiater |
2 |
€ 266 |
€ 532 |
75% |
||
|
Klinisch psycholoog |
2 |
€ 209 |
€ 418 |
25% |
|||
|
Totaal (afgerond) |
€ 1500 |
||||||
Uitkomstmaten
De impact van consultatie bij eetstoornissen werd gemeten op vier uitkomstmaten. De uitkomstmaat voor patiënten was ziektelast, uitgedrukt in disability adjusted life years (DALY’s). De uitkomstmaten voor de maatschappij waren: beschikbare capaciteit binnen de ggz, arbeidsverzuim en directe ggz-kosten.
Analyses
We voerden een impactanalyse uit in 2024-2025 op basis van data-analyse van openbare Nederlandse bronnen, (inter)nationaal literatuuronderzoek, expertopinie en eigen modellering. Aantallen patiënten met bijbehorende sggz-kosten voor behandeling van eetstoornissen baseerden we op VEKTIS-data. De impact van eenmalige consultatie na twee jaar werd gemodelleerd met een doorrekening van dit effect over vijf jaar tijd na consultatie. Deze vijfjaarshorizon bestreek een beperkt deel van de ziekteduur van patiënten met langdurige eetstoornissen. Alhoewel dit een onderschatting opleverde van de impact van consultatie bij eetstoornissen, zou een langere horizon te veel ruis en onzekerheid geven voor overtuigende resultaten. De impact van consultatie na twee jaar bij eetstoornissen werd binnen deze patiëntengroep gemodelleerd. Gemodelleerde effecten van consultatie bij eetstoornissen vergeleken we met de bestaande zorgtrajecten van de patiëntengroep uit VEKTIS. Alle bedragen werden geïndexeerd naar 2023 gebaseerd op CBS-prijsindexcijfers, tenzij anders vermeld.13
Consultatie kan verschillende effecten hebben op het daaropvolgende zorgtraject van patiënten. Gebaseerd op expertopinie en pilotdata uit de huidige consultatiepraktijk binnen het Topreferent Eetstoornissen Netwerk (TEN-consortium) omschreven we vijf zorgtrajecten na consultatie:
A. andere sggz-behandeling voor eetstoornis;
B. doorverwijzing naar hsggz;
C. behandeling van andere aandoening/problematiek;
D. herstelgerichte zorg i.p.v. curatieve behandeling;
E. optimalisatie huidige behandeling (tabel 2).
Tabel 2. Vijf zorgtrajecten na hoogspecialistische consultatie bij eetstoornissen
|
Zorgtrajecten na consultatie bij eetstoornissen |
Omschrijving |
Meerwaarde |
|---|---|---|
|
A. Andere sggz-behandeling |
Consultgever adviseert een nog niet geprobeerde behandeling conform de zorgstandaard Eetstoornissen. De behandeling wordt in de sggz voortgezet. |
Huidige niet-werkende sggz-behandeling wordt gestopt, een kansrijkere sggz-behandeling wordt gestart. |
|
B. Doorverwijzing naar hsggz |
Consultgever adviseert een hsggz-behandeling. |
Huidige niet-werkende sggz-behandeling wordt gestopt, een kansrijkere hsggz-behandeling wordt gestart. |
|
C. Behandeling andere aandoening/problematiek |
Consultgever adviseert te stoppen met huidige sggz-behandeling en andere aandoening aan te pakken. |
Huidige niet-werkende sggz-behandeling wordt gestopt, een behandeling van een andere aandoening/problematiek wordt gestart. |
|
D. Herstelgerichte zorg i.p.v. curatieve behandeling |
Consultgever adviseert te stoppen met curatieve behandeling en herstelgerichte zorg in te zetten. |
Huidige niet-werkende curatieve behandeling wordt gestopt, herstelgerichte zorg wordt gestart gericht op het: verbeteren van levenskwaliteit; vergroten van motivatie voor herstel en voorkomen van faalervaringen in eventuele vervolgbehandelingen. |
|
E. Optimalisatie huidige behandeling |
Consultgever adviseert huidige sggz-behandeling voort te zetten en preciseert focus en werkwijze conform de zorgstandaard Eetstoornissen. |
Huidige niet-werkende sggz-behandeling wordt werkend, verwijzing naar hsggz wordt voorkomen. |
We gebruikten deze vijf zorgtrajecten voor de doorrekening van de impact van consultatie bij eetstoornissen op de vier uitkomstmaten. Gebaseerd op pilotdata uit de huidige consultatiepraktijk binnen het TEN-consortium gingen we er in het basisscenario van uit dat de vijf zorgtrajecten voorkomen met de volgende verdeling: A: 10%, B: 40%, C: 10%, D: 5% en E: 35%. Een aantal parameters die veel effect konden hebben op de uitkomstmaten schatten we op basis van expertopinie (tabel 3). Om een indruk te krijgen van wat er zou gebeuren als deze parameters anders zouden uitpakken, voerden we drie gevoeligheidsanalyses: een optimistisch, pessimistisch en uiterst pessimistisch scenario (tabel 4).
Tabel 3. Overzicht van parameters in de gevoeligheidsanalyses
|
Parameters |
|---|
|
Percentage patiënten per zorgtraject |
|
Percentage patiënten waarbij aanbevolen zorgtraject succesvol was |
|
Begeleidingskosten van patiënten in zorgtraject D |
Tabel 4. Vier scenario’s voor de effecten van hoogspecialistische consultatie bij eetstoornissen
|
Verhouding zorgtrajecten (%) |
A |
B |
C |
D |
E |
|---|---|---|---|---|---|
|
Basis |
10 |
40 |
10 |
5 |
35 |
|
Optimistisch |
5 |
25 |
15 |
10 |
45 |
|
Pessimistisch |
15 |
45 |
10 |
5 |
25 |
|
Uiterst pessimistisch |
15 |
45 |
10 |
5 |
25 |
|
Succes zorgtraject (%) |
A |
B |
C |
D |
E |
|
Basis |
40 |
20 |
20 |
25 |
|
|
Optimistisch |
50 |
30 |
30 |
35 |
|
|
Pessimistisch |
30 |
15 |
15 |
20 |
|
|
Uiterst pessimistisch |
20 |
10 |
10 |
13 |
|
|
Begeleidingskosten zorgtraject (%) |
A |
B |
C |
D |
E |
|
Basis |
15 |
||||
|
Optimistisch |
5 |
||||
|
Pessimistisch |
25 |
||||
|
Uiterst pessimistisch |
50 |
Ziektelast. Voor de impact van consultatie bij eetstoornissen op de ziektelast voor patiënten keken we per zorgtraject naar wijzigingen in gezondheidsverlies door eetstoornissen na consultatie. Dit werd uitgedrukt in DALY’s, een samengestelde maat voor gezondheidsverlies door aandoeningen die is opgebouwd uit: de jaren verloren door vroegtijdige sterfte én de jaren geleefd met ziekte, rekening houdend met de ernst van de ziekte. Hoewel het RIVM voor 59 somatische en psychiatrische aandoeningen de DALY’s heeft berekend voor de Nederlandse situatie, ontbreken cijfers voor eetstoornissen.14 Daarom gebruikten we gegevens uit de Global Burden of Disease-studie.15
Beschikbare capaciteit binnen de ggz. Voor de impact van consultatie bij eetstoornissen op de beschikbare capaciteit binnen de ggz maakten we een schatting hoeveel capaciteit zou vrijkomen door succesvolle behandelingen. Hierbij was onze aanname dat ook na een succesvolle behandeling jaarlijks enige behandeling nodig zou zijn om het effect vast te houden. De vrijgekomen capaciteit binnen de ggz werd omgerekend naar hele patiënten.
Arbeidsverzuim. Voor het effect van consultatie bij eetstoornissen op arbeidsverzuim keken we naar de mate van arbeidsproductiviteit en de kosten voor sociale uitkeringen bij arbeidsongeschiktheid. Gegevens van patiënten in zorgtraject D namen we in de berekening niet mee, omdat we aannamen dat zij onvoldoende zouden herstellen om deel te nemen aan het werkzame leven. Onze aanname was dat patiënten op het moment van consultatie niet werkzaam waren en na succesvolle behandeling in verhouding evenveel zouden gaan deelnemen aan het werkzame leven als in de betreffende leeftijdsgroep in de algemene bevolking.
We schatten het percentage personen met AN en BN dat na succesvolle behandeling weer aan het werk zou gaan. Gebaseerd op incidentiecijfers van AN en BN schatten we de prevalentie van deze aandoeningen naar leeftijdsgroep.16 Vervolgens werd per leeftijdsgroep berekend welk percentage van het totale aantal patiënten binnen die groep viel. Deze verdeling koppelden we aan de verdeling werkzame personen per leeftijdsgroep gebaseerd op CBS-bevolkingscijfers om te komen tot het geschatte aandeel werkzame personen met AN en BN.17
Gegevens over arbeidsongeschiktheid door eetstoornissen ontbraken. Daarom namen we aan dat van de patiënten met een eetstoornis een gelijke verhouding personen als in de algemene bevolking arbeidsongeschikt zou zijn en dat zij na succesvolle behandeling weer aan de slag zouden kunnen gaan. Dit betekende een onderschatting van het aantal, aangezien het aantal personen met eetstoornissen en arbeidsongeschiktheid in de praktijk in verhouding hoger zou zijn dan in de algemene bevolking. Gegevens over het percentage arbeidsongeschikte personen waren afkomstig van het RIVM en het UWV.18
In Nederland kan men bij langdurige arbeidsongeschiktheid een uitkering ontvangen gebaseerd op de wet Werk en Inkomen naar Arbeidsvermogen. De gemiddelde kosten van arbeidsongeschiktheid per arbeidsongeschikt persoon werden op basis van CBS-gegevens berekend.19,20 In combinatie met het geschatte aantal arbeidsongeschikte personen en het aantal succesvolle behandelingen werd berekend hoeveel kosten voor arbeidsongeschiktheidsuitkeringen bespaard konden worden. Voor de schatting van de toegenomen arbeidsproductiviteit maakten we gebruik van TNO-gegevens van arbeidsproductiviteit per uur in combinatie met CBS-gegevens over het gemiddelde aantal arbeidsuren per persoon.21,22
Directe ggz-kosten. Voor het effect van consultatie bij eetstoornissen op de directe ggz kosten rekenden we met ggz-behandelkosten. Kosten voor somatische zorg waren onvoldoende beschikbaar om te includeren. Zoals vermeld, kwamen de totale consultatiekosten op € 1500 per patiënt (tabel 1).
RESULTATEN
Aantal patiënten met consultatie-indicatie en gerelateerde zorgkosten
In Nederland waren er 360.000 personen met een eetstoornis (AN/BN: 198.000; BED: 162.000) in 2022, van wie er 118.800 hulp zochten.16,23,24 Van het aantal hulpzoekende patiënten waren 83.160 (70%) in behandeling met een matige/ernstige eetstoornis. In 2022 werden er 9638 personen in de sggz behandeld met een eetstoornis als hoofddiagnose.10 De overige patiënten ontvingen zorg via andere routes, zoals de basis-ggz, huisartsen, POH-GGZ, ziekenhuiszorg, langdurige zorg, het sociaal domein en herstelhuizen. Voor veel van deze zorgvormen waren echter geen specifieke cijfers over eetstoornissen beschikbaar, waardoor de precieze verdeling buiten de sggz onduidelijk bleef. De totale sggz-kosten voor deze 9638 patiënten in 2022 waren € 82,2 miljoen. De zorgkosten voor deze groep varieerden vanwege verschillen in zorgintensiteit, maar we konden ze op basis van de cijfers niet nader specificeren. Geschat werd dat 28% hiervan een chronische (langer dan 2 jaar durende) eetstoornis had of recidiveerde.3,10 Hoewel de behandeling voor de patiëntengroep waarvoor geconsulteerd werd naar verwachting intensiever zou zijn dan gemiddeld, gingen we in onze impactanalyse uit voorzichtigheid uit van gemiddelde zorgkosten.
Consultatie-effecten
Vermindering ziektelast. In het basisscenario gingen we uit van de schatting dat 40% van de patiënten in zorgtraject A een goede respons zou bereiken in hun behandeling na consultatie. Voor zorgtrajecten B en C werd geschat dat 20% van de patiënten een goede respons zou bereiken. Voor zorgtraject E rekenden we met 25% goede respons. Voor A, B, C en E tezamen kwam dit uit op 607 personen met een uiteindelijk succesvolle behandeling. Gebaseerd op de RIVM-wegingsfactor en een ziekteduur van 7 jaar zou hiermee een gezondheidswinst van 950 DALY’s kunnen worden geboekt. Omdat voor patiënten in zorgtraject D geen curatieve behandeling, maar herstelgerichte zorg wordt geadviseerd, gingen we uit van de (conservatieve) schatting dat er geen winst in levenskwaliteit zou zijn voor deze groep patiënten.
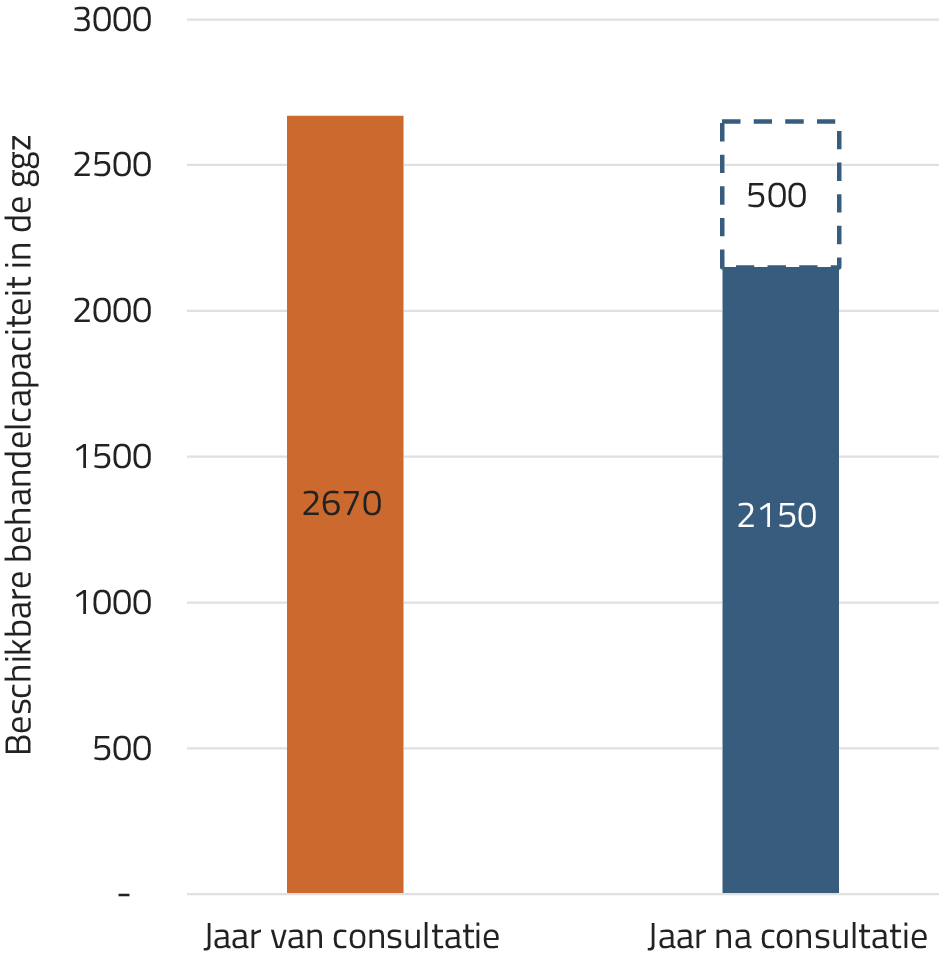
Verhoging beschikbare capaciteit binnen de ggz. Het beschreven effect van consultatie op de ziektelast voor patiënten zou ook doorwerken op de vraag naar sggz-behandeling van patiënten met een eetstoornis. Per zorgtraject maakten we een schatting, zowel voor het jaar waarin consultatie gegeven zou worden als voor de vijf opvolgende jaren. Er zou capaciteit binnen de ggz vrijkomen doordat behandelingen zouden worden afgerond, overgedragen of bekort. Hierbij hielden we er rekening mee dat patiënten met een succesvolle behandeling in jaar t+1 en de jaren daarna nog wel behandeling nodig zouden hebben om terugval te voorkomen, maar minder dan in het jaar van consultatie (50% van de kosten in het jaar van consultatie). In het basisscenario zou de vrijgekomen capaciteit voor patiënten in de zorgtrajecten opgeteld 500 behandelplekken in het jaar na consultatie (18,7%) bedragen, wat zou resulteren in een verbetering van de toegankelijkheid van de ggz (figuur 1).
Figuur 1. Beschikbare behandelcapaciteit in de ggz, in het jaar van (benodigde) en het jaar na (vrijgekomen) hoogspecialistische consultatie bij de behandeling van eetstoornissen
Vermindering arbeidsverzuim. Het geschatte aandeel werkzame personen met AN en BN bedraagt 78%.16,17 In combinatie met het aantal succesvolle behandelingen in het onderliggende model kwamen we op de schatting dat door consultatie en de daaropvolgende behandeling 475 personen die nog een baan hadden, maar verzuimden, weer aan het werk zouden kunnen. Gemiddeld worden de verzuimkosten door eetstoornissen op € 4266 per jaar geschat.25 Door consultatie zouden de jaarlijkse verzuimkosten naar verwachting met € 2,4 miljoen afnemen (€ 2,0 miljoen prijsniveau 2019).
Aangenomen werd dat het percentage arbeidsongeschikte personen met AN en BN gelijk is aan de algemene bevolking (gecorrigeerd voor leeftijdsverdeling) en 3% bedraagt. In combinatie met het aantal succesvolle behandelingen in het onderliggende model werd geschat dat door consultatie en de daaropvolgende behandeling 19 personen die arbeidsongeschikt waren, weer aan het werk zouden kunnen. In 2018 waren de gemiddelde kosten voor arbeidsongeschiktheidsuitkeringen € 16.514 per arbeidsongeschikte.19,20 Door consultatie zouden de jaarlijkse uitgaven aan uitkeringen naar verwachting met € 388.000 afnemen (€ 318.000 prijsniveau 2018).
De arbeid van personen met AN en BN die weer aan de slag zouden kunnen, zou ook maatschappelijke baten opleveren. In 2019 was de gemiddelde arbeidsproductiviteit per persoon per uur € 52.21 In Nederland werkt een persoon gemiddeld 1441 uur per jaar.20 De gemiddelde arbeidsproductiviteit per jaar bedraagt daarmee € 90.000 (€ 75.500 prijspeil 2019). Dit zou resulteren in € 1,7 miljoen (€ 1,5 miljoen prijspeil 2019) voor de maatschappij door herdeelname aan het arbeidsproces.
Opgeteld, zouden de maatschappelijke baten door een vermindering van arbeidsverzuim (€ 2,4 miljoen), een vermindering van de arbeidsongeschiktheidsuitkeringen (€ 388.000) en productiviteit door herdeelname aan het arbeidsproces (€ 1,7 miljoen) naar schatting op € 4,5 miljoen (€ 3,8 miljoen prijsniveau 2018/2019) per jaar uitkomen.
Andere mogelijke maatschappelijke baten (bijv. voortzetting scholing, bieden mantelzorg of verrichten van vrijwilligerswerk) lieten we in deze berekening buiten beschouwing wegens het gebrek aan CBS-gegevens en/of (inter)nationale literatuur. Hierdoor werden de maatschappelijke baten naar verwachting onderschat, zeker wat betreft voortzetting van scholing, aangezien de prevalentie van AN en BN het hoogst is (55%) onder adolescenten en jongvolwassenen (15-24 jaar).16
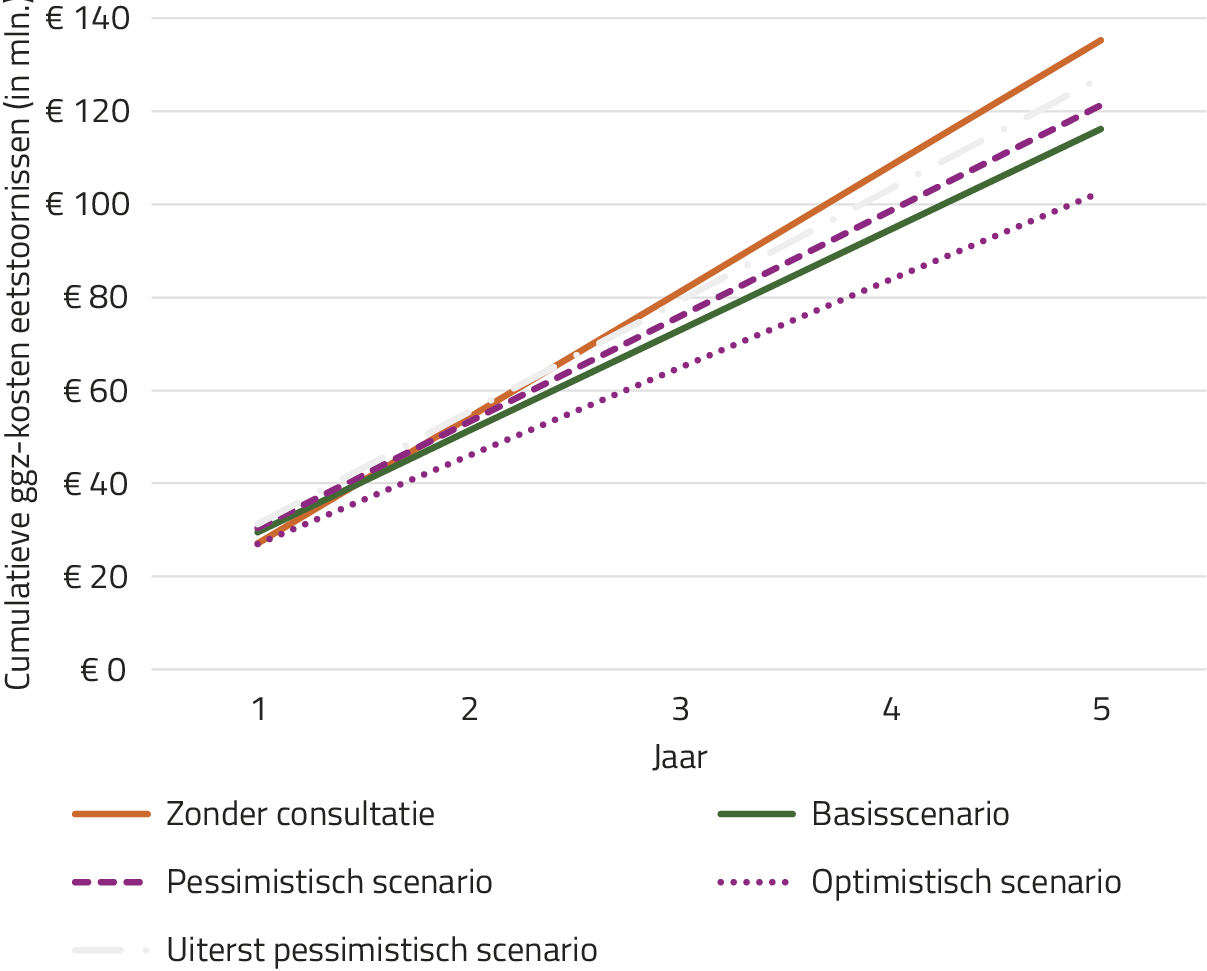
Vermindering directe ggz-kosten. Een investering van € 4,0 miljoen in consultatie (voor 2670 patiënten met een langdurige eetstoornis à € 1500) zou naar verwachting in het eerste jaar een besparing aan sggz-behandelkosten opleveren van € 2,3 miljoen (1,9 miljoen prijsniveau 2019) exclusief consultatiekosten. In de vervolgjaren zou consultatie een besparing opleveren van € 5,4 miljoen (€ 4,5 miljoen prijsniveau 2019). Deze groep patiënten is langdurig in zorg. Daarom zou het effect van consultatie aan deze groep in de jaren daarna doorwerken. Over de tijd zouden de verwachte cumulatieve kosten voor deze patiëntengroep dalen en het verschil over vijf jaar tijd zou oplopen tot € 19,0 miljoen (€ 16,0 miljoen prijsniveau 2019) (figuur 2).
In de impactanalyse gingen we uit van gelijke jaarlijkse kosten in jaar 2-5 (met en zonder consultatie). Voor patiënten met consultatie en een succesvolle behandeling namen we naast de kosten in het jaar van behandeling ook behandelkosten in de jaren 2-5 mee vanuit de aanname dat zij behandeling nodig zouden hebben om het succesvolle effect vast te houden. 50% van de behandeling in het consultatiejaar werd meegenomen. Voor patiënten zonder succesvolle behandeling gingen we ervan uit dat, evenals in het scenario zonder consultatie, de jaarlijkse gemiddelde sggz-kosten gelijk zouden blijven. In werkelijkheid zouden de lijnen licht gebogen lopen met een hoger kostenniveau in de eerste jaren en een afvlakking van de kosten in de latere jaren, omdat patiënten met een succesvolle behandeling niet 5 jaar lang in behandeling zouden blijven. Dit effect was relatief klein gezien de hoge jaarlijkse kosten voor patiënten zonder succesvolle behandeling.
Gevoeligheidsanalyses. Uit de drie gevoeligheidsanalyses bleek dat zelfs in het uiterst pessimistische scenario de investering in consultatie gezondheidswinst voor patiënten en maatschappelijke baten zou opleveren. Zelfs als de werkelijkheid op alle belangrijke parameters minder rooskleurig zou zijn dan in het al voorzichtig opgebouwde basisscenario, zou de investering in consultatie na minder dan 3 jaar zijn terugverdiend (figuur 2).
Figuur 2. Cumulatieve ggz-kosten na 5 jaar, met en zonder hoogspecialistische consultatie bij de behandeling van eetstoornissen
DISCUSSIE
Het doel van onze studie is het modelleren van de impact van consultatie bij eetstoornissen via een verkennende economische impactanalyse, uitgevoerd in 2024-2025 in Nederland. De resultaten tonen aan dat consultatie bij eetstoornissen een potentieel impactvolle interventie is binnen de ggz. Consultatie kan de ziektelast voor patiënten, arbeidsverzuim en directe ggz-kosten door een kortere behandelduur verminderen. Daarnaast kan consultatie leiden tot een toename in de beschikbare behandelcapaciteit, wat op systeemniveau bijdraagt aan een verbeterde toegankelijkheid van de ggz, een speerpunt van het Nederlands overheidsbeleid.26
De implicaties van deze resultaten zijn relevant voor praktijk, beleid en financiering. Praktisch gezien komt er capaciteit in de ggz vrij doordat zorgprofessionals door consultatie ondersteund worden in het bieden van adequate behandeling, op de juiste plek, op het juiste moment, zonder direct over te gaan tot opschaling.
Op beleidsniveau benadrukken de resultaten het belang van het structureel integreren van consultatie binnen de ggz, zeker gezien de lange wachtlijsten voor behandeling van eetstoornissen in de ggz en het hoge percentage patiënten met een eetstoornis in de hsggz.27,28 Niet alleen kan consultatie bijdragen aan het terugdringen van wachtlijsten, ze kan ook onnodige doorverwijzingen naar (h)sggz voorkomen.
Op financieel niveau (zorgverzekeraars en gemeenten) betekent dit dat investeren in consultatie kan leiden tot substantiële besparingen, al op korte termijn. Het invoeren van een betaaltitel voor consultatie kan implementatie bevorderen en daarmee resulteren in significante kostenbesparingen binnen 1 tot 3 jaar (resp. in een optimistisch en een pessimistisch scenario).
Sterktes en beperkingen
Een sterkte van dit onderzoek is de combinatie van patiëntgebonden en systeemgebonden uitkomstmaten. Hierdoor kan niet alleen de klinische impact van consultatie bij eetstoornissen worden gemodelleerd (gezondheidswinst voor patiënten), maar ook de maatschappelijke meerwaarde (winst in behandelcapaciteit). Daarnaast vergroot de toepassing van real-worlddata in de impactanalyse de externe validiteit van de bevindingen. Bovendien draagt de samenwerking tussen de TOPGGz-afdelingen voor eetstoornissen en het draagvlak voor consultatie onder zorgprofessionals in het eetstoornissenveld bij aan het zetten van vervolgstappen voor implementatie van deze interventie in Nederland.
Desondanks zijn er beperkingen van het onderzoek. Allereerst steunt de impactanalyse, behalve op de beschikbare data, op beperkte (inter)nationale literatuur over eetstoornissen. Onderzoek naar eetstoornissen wordt mede beperkt door het lage beschikbare onderzoeksbudget.29 Hierdoor was het noodzakelijk om voor diverse parameters gebruik te maken van expertopinie. Deze afhankelijkheid van schaarse literatuur en expertopinie kan de sterkte van de empirische basis van het model hebben beperkt.
Daarnaast is de impactanalyse gebaseerd op data van patiënten met AN, BN of BED als hoofddiagnose en is daarmee niet te generaliseren naar patiënten met ARFID. Patiënten met ARFID zijn niet geselecteerd door het gebrek aan VEKTIS-data en (inter)nationale literatuur. In de praktijk vindt consultatie voornamelijk plaats bij AN en BN, dus de verwachting is dat de relevantste eetstoornissen in de impactanalyse zijn geïncludeerd. Door de toegenomen bekendheid van ARFID en het stijgend aantal diagnoses in de ggz is systematische gegevensverzameling over deze patiëntengroep in toekomstig onderzoek aanbevolen.
Conclusie
Consultatie bij eetstoornissen is een potentieel veelbelovende interventie met klinische en systeemvoordelen. Door de vermindering van ziektelast, arbeidsverzuim en directe zorgkosten en de verhoging van de beschikbare capaciteit in de ggz kan consultatie de toegankelijkheid van de ggz verbeteren, een speerpunt van het Nederlands overheidsbeleid.
Toekomstige proces- en effectevaluaties van consultatie bij eetstoornissen, met experimentele onderzoeksopzetten, zijn wenselijk om causale relaties verder te onderbouwen en de langetermijneffecten te verkennen. Daarom verkent het Topreferent Eetstoornissen Netwerk, samen met andere TOPGGz-netwerken, de mogelijkheden om een RCT uit te voeren naar de effectiviteit van consultatie bij verschillende psychiatrische stoornissen. Tegelijkertijd werkt het netwerk met zorgprofessionals in het eetstoornissenveld aan mogelijkheden voor implementatie binnen het ggz-stelsel, om met consultatie kennis beschikbaar te stellen en zo bij te dragen aan passende zorg voor patiënten met eetstoornissen.
Literatuur
1 Van Hoeken D, Hoek HW. Review of the burden of eating disorders: mortality, disability, costs, quality of life, and family burden. Curr Opin Psychiatry 2020; 33: 521-7.
2 Akwa GGZ. Zorgstandaard Eetstoornissen. Utrecht: Akwa GGZ; 2022. www.ggzstandaarden.nl/zorgstandaarden/eetstoornissen/over-eetstoornissen.
3 Steinhausen HC. Outcome of eating disorders. Child Adolesc Psychiatr Clin North Am 2009; 18: 225-42.
4 De Rijk ES, Almirabi D, Robinson L, e.a. An overview and investigation of relapse predictors in anorexia nervosa: a systematic review and meta‐analysis. Int J Eat Disord 2024; 57: 3-26.
5 Mills R, Hyam L, Schmidt U. Early intervention for eating disorders. Curr Opin Psychiatry 2024; 37: 397-403.
6 Brown TR, Jansen MO, Hirsch D, e.a. Hiding in plain sight: eating disorders in diverse populations – a case for comprehensive medical education. J Eat Disord 2024; 12: 216.
7 Ministerie van VWS. Discussienota Zorglandschap GGZ. Den Haag: Ministerie van VWS; 2021. https://open.overheid.nl/documenten/ronl-4950c0b8-248f-4fda-a9f3-5b7dc3be6711/pdf.
8 Wingbermühle E, van Duijvenbode N, van Bueren M, e.a. Hoogspecialistische consultatie in de sggz; de waarde voor patiënt en specialist. Tijdschr Psychiatr 2021; 63: 895-9.
9 Beekman ATF, Spijker J, Kok R, e.a. Consultatie voor patiënten met persisterende depressie: een verkennende impactanalyse. Tijdschr Psychiatr 2025; 67: 496-503.
10 VEKTIS. www.vektis.nl/.
11 Zorginstituut Nederland. Richtlijn voor het uitvoeren van economische evaluaties in de gezondheidzorg. Herziene versie 2024. Diemen: Zorginstituut Nederland; 2024. www.zorginstituutnederland.nl/documenten/2024/01/16/richtlijn-voor-het-uitvoeren-van-economische-evaluaties-in-de-gezondheidszorg.
12 NZa. Tariefbeschikking Geestelijke Gezondheidszorg en Forensische Zorg Bijlage 3 bij TB REG 24627 02 – Verantwoording tarieven Zorgprestatiemodel.xlsx. Utrecht: Nederlandse Zorgautoriteit; 2023. https://puc.overheid.nl/PUC/Handlers/DownloadBijlage.ashx?pucid=PUC_752075_22_1&bestand=BIjlage_3_bij_TB-REG-24627-02_-_Verantwoording_tarieven_Zorgprestatiemodel.xlsx&bestandsnaam=BIjlage+3+bij+TB-REG-24627-02+-+Verantwoording+tarieven+Zorgprestatiemodel.xlsx.
13 CBS. Consumentenprijzen; prijsindex 2015=100. Den Haag: CBS; 2024. www.cbs.nl/nl-nl/cijfers/detail/83131NED.
14 RIVM. Ziektelast als gevolg van bipolaire en depressieve stemmingsstoornissen. Bilthoven: RIVM; 2022. www.rivm.nl/mentale-gezondheid/monitor/gevolgen-mentale-ongezondheid/ziektelast_stemmingsstoornis.
15 IHME. GHDx, GBD results. Washington: Institute for Health Metrics and Evaluation; 2021. https://vizhub.healthdata.org/gbd-results/.
16 Van Eeden A. Mirror mirror on the wall, who is the most at risk of all? Epidemiological studies on eating disorders [proefschrift]. Groningen: Rijksuniversiteit Groningen; 2025.
17 CBS. Werkgelegenheid in banen, werkzame personen, arbeidsjaren en gewerkte uren. Den Haag: CBS; 2025a. www.cbs.nl/nl-nl/visualisaties/dashboard-arbeidsmarkt/banen-werkgelegenheid/toelichtingen/werkgelegenheid-in-banen-werkzame-personen-arbeidsjaren-en-gewerkte-uren.
18 RIVM. Arbeidsongeschiktheid | Leeftijd en geslacht. Bilthoven: RIVM; 2019. www.vzinfo.nl/arbeidsongeschiktheid-/leeftijd-en-geslacht.
19 CBS. Arbeidsongeschiktheidsuitkeringen per wet; kenmerken uitkering 2015-2021. Den Haag: CBS; 2022. https://opendata.cbs.nl/statline/#/CBS/nl/dataset/85168NED/table?ts=1710326185272.
20 CBS. Uitgaven voor sociale uitkeringen nemen verder toe. Den Haag: CBS; 2019. https://sociaalweb.nl/nieuws/uitgaven-voor-sociale-uitkeringen-nemen-verder-toe#:~:text=De%20toename%20komt%20vooral%20door%20hogere%20sociale%20uitkeringen,met%201%2C2%20miljard%20toenamen%20tot%2019%2C4%20miljard%20euro.
21 Van Bree T, de Heide M. Groeisectoren in Nederland in internationaal perspectief. Leiden: TNO; 2020. https://publications.tno.nl/publication/34639045/etYq9J/TNO-2020-R11529.pdf.
22 CBS. Arbeidsdeelname; kerncijfers. Den Haag: CBS; 2025b. https://opendata.cbs.nl/#/CBS/nl/dataset/85264NED/table.
23 Keski Rahkonen A, Raevuori A, Hoek HW. Epidemiology of eating disorders: an update. Annu Rev Eat Disord 2018; 66-76.
24 Ali K, Radunz M, McLean SA, e.a. The unmet treatment need for eating disorders: what has changed in more than 10 years? An updated systematic review and meta analysis. Int J Eat Disord 2025; 58: 46-65.
25 Deloitte Access Economics. The social and economic cost of eating disorders in the United States of America: a report for the strategic training initiative for the prevention of eating disorders and the academy for eating disorders; 2020. https://hsph.harvard.edu/research/eating-disorders-striped/research-reports/economic-costs-eating-disorders/.
26 Ministerie van VWS. Aanvullend Zorg en Welzijnsakkoord. Den Haag: Ministerie van Volksgezondheid, Welzijn en Sport; 2025. www.rijksoverheid.nl/documenten/rapporten/2025/07/03/aanvullend-zorg-en-welzijnsakkoord-onderhandelaarsakkoord.
27 NZa. Informatiekaart Wachttijden en aantal wachtplekken ggz 2023-februari 2024. Utrecht: Nederlandse Zorgautoriteit; 2024. https://puc.overheid.nl/nza/doc/PUC_760147_22/.
28 TOPGGz. TOPGGz in cijfers. Amersfoort: TOPGGz; 2024. https://topggz.nl/sites/default/files/2024-12/2024_Analyse%20dec_def_1.pdf.
29 Schmidt U, Adan R, Böhm I, e.a. Eating disorders: the big issue. Lancet Psychiatry 2016; 3: 313-5.
NOOT
Topreferent Eetstoornissen Netwerk (TEN-consortium):
Amarum (GGNet): Mirjam Lammers en Yolanda Huijsmans;
Eetstoornis Experts Netwerk (Emergis en Parnassia Groep): Sebastian Cardona, Martie de Jong, Bauke de Jong en Machteld Wery;
Eetstoornissen Ursula (GGZ Rivierduinen): Alexandra Dingemans, Wendy van der Hulst en Liesbeth Vleugel;
Novarum (Arkin): Margo de Jonge, Anne Peerdeman en Elske van den Berg;
Rintveld (Altrecht): Unna Danner, Alberte Jansingh en Manita Vet.
Auteurs
Carmen Voogt, senior onderzoeker, Eetstoornis Experts Netwerk (Emergis en Parnassia Groep), Den Haag.
Renske Kok, (gezondsheids)econoom, zelfstandig adviseur en strategisch partner, Equalis.
Monique van Bueren, senior adviseur, Stichting TOPGGz, Amersfoort.
Eric van Furth, klinisch psycholoog, GGZ Rivierduinen Eetstoornissen Ursula; emeritus hoogleraar, afd. Psychiatrie, LUMC, Leiden.
Suzanne Mares, senior onderzoeker, expertisecentrum eetstoornissen (Amarum), GGNet, Warnsveld. Topreferent Eetstoornissen Netwerk (TEN-consortium).
Correspondentie
Dr. Carmen Voogt (c.voogt@parnassiagroep.nl).
Geen strijdige belangen gemeld.
Het artikel werd voor publicatie geaccepteerd op 2-2-2026.
Citeren
Tijdschr Psychiatr. 2026;68(04):168-174
