A psychotic decompensation after meningioma surgery
Meningiomas are usually benign and asymptomatic. However, neuropsychiatric symptoms can arise due to intracranial mass effect. We describe the case of a 55-year-old female patient with longstanding psychiatric and cognitive complaints, which were subsequently attributed to a frontal meningioma. Following resection, the patient suffered psychotic decompensation with severe consequences. This case illustrates the complex and multidisciplinary interplay of factors contributing to psychiatric decompensation following brain surgery. Therefore, an interdisciplinary approach is essential, ideally initiated prior to surgery, for early identification of patients at risk of decompensation.
Een meningeoom is de meest voorkomende intracraniële tumor van het centrale zenuwstelsel.1 De Nederlandse jaarprevalentie is 1600 patiënten.2 Hierbij zijn vrouwen drie keer vaker aangedaan dan mannen, met incidenties van respectievelijk 4,5 en 1,8 per 100.000.3 Een meningeoom wordt veelal als toevalsbevinding gevonden (bij 52%) bij een scan van het hoofd. Van de meningeomen is 90% goedaardig (WHO-graad I) en het merendeel blijft asymptomatisch.4,5 Bij toenemende massawerking kan de tumor locatieafhankelijke neuropsychiatrische symptomen geven, waaronder focale uitval, epilepsie, cognitieve stoornissen en gedragsveranderingen.1
Wanneer een meningeoom klachten geeft, kan dat aanleiding zijn voor een operatie. Op basis van de beschikbare literatuur kan er geen uitspraak worden gedaan over de beste behandeling (wait-and-scanbeleid/chirurgie/radiotherapie) voor patiënten met een asymptomatisch of een symptomatisch meningeoom. De keuze voor behandeling wordt afgewogen per patiënt, onder andere op basis van de grootte en locatie van het meningeoom, leeftijd en comorbiditeit. Toch laten de cijfers zien dat bij een patiënt met een WHO-graad I-tumor in 95% van de gevallen een operatie wordt verricht.3
Ondanks de overwegend benigne aard van meningeomen gaat chirurgische behandeling gepaard met een risico op postoperatieve complicaties, waaronder neurologische en cognitieve functiestoornissen. Cognitieve stoornissen zijn een van de belangrijkste complicaties bij patiënten met een hersentumor en hebben grote impact op de zelfredzaamheid van de patiënt en op de last voor de mantelzorgers.6 De incidentie van een postoperatief delier na intracraniële chirurgie bedraagt 12-26%.7,8 Meerdere studies laten zien dat cognitieve symptomen al voor de hersenoperatie aanwezig waren en postoperatief kunnen blijven aanhouden.9,10
We beschrijven een patiënt met een psychotische ontregeling kort na een meningeoomresectie. De casus is leerzaam vanwege de ernst en zeldzaamheid van de psychose postoperatief en geeft weer hoe complex deze samenhang is.
Casusbeschrijving
Patiënte A, een 55-jarige hoogopgeleide vrouw, had sinds drie jaar klachten bestaande uit vergeetachtigheid, overprikkeling en vermoeidheid. De psychiatrische voorgeschiedenis vermeldde een post-partumdepressie op 33-jarige leeftijd, zonder psychotische kenmerken, ambulant behandeld met antidepressiva (middel niet gespecificeerd). Haar klachten werden in eerste instantie door de huisarts toegeschreven aan een burn-out met overgangsklachten, waarvoor ze het advies kreeg om minder te gaan werken en ze enkele maanden behandeld werd met escitalopram 10 mg en estradiol (als spray).
Gezien de aanhoudende klachten werd er een neuropsychologisch onderzoek (NPO) afgenomen, waarna er een magnetic resonance imaging(MRI)-scan werd verricht. Gegevens van de uitslag van het NPO waren niet beschikbaar, doordat het voortraject in een ander ziekenhuis had plaatsgevonden. De scan toonde een afwijking links frontaal met peritumoraal oedeem, die het meest deed denken aan een meningeoom WHO-graad I.
Het meningeoom werd beschouwd als de meest waarschijnlijke oorzaak van haar klachten, waarop werd besloten tot resectie. Ter voorbereiding werd gestart met dexamethason 8 mg. Kort daarop volgde een ongecompliceerde resectie van de tumor. Twee dagen na de operatie werd patiënte naar huis ontslagen.
Enkele dagen later was er contact met de neurochirurgie wegens slecht slapen en een gejaagde stemming. Er werd een expectatief beleid afgesproken. Een week na de resectie meldde patiënte zich op de spoedeisende hulp wegens gedragsveranderingen en suïcidale uitlatingen. De neurochirurg concludeerde in eerste instantie dat er geen verband was met de recente operatie en vermoedde een psychiatrische oorzaak.
Na overleg met de ziekenhuispsychiater besloot de neurochirurg toch om patiënte in het ziekenhuis op de medisch-psychiatrische unit (MPU) op te nemen voor nadere somatische diagnostiek. Het laboratoriumonderzoek toonde geen bijzonderheden en er volgde opnieuw een MRI-scan. Deze toonde afname van het oedeem en de intracraniële massawerking. Er werd een elektro-encefalogram verricht, waarop er geen aanwijzingen waren voor epileptiforme afwijkingen. De neuroloog en de internist werden tevens in consult gevraagd. Lichamelijk en neurologisch onderzoek, evenals uitgebreid laboratoriumonderzoek, vertoonden geen afwijkingen, wat geen aanwijzingen voor een somatische oorzaak gaf.
Bij het psychiatrisch onderzoek was er sprake van achterdocht en suïcidale gedachten met daarbij hallucinaties (visueel, auditief en olfactorisch) alsook nihilistische, paranoïde en schuld- en vergiftigingswanen, het meest passend bij een psychotische ontregeling. Daarbij was er slaapdeprivatie met een gespannen stemming, waarop in overleg met de neurochirurg de dexamethason werd afgebouwd en gestaakt. Er was een sterk vermoeden dat het huidige toestandsbeeld mede geluxeerd was door de dexamethason.
De dagen na het staken van de dexamethason verslechterde echter het beeld, met toegenomen angst en achterdocht en een hoge lijdensdruk, waarvoor er gestart werd met olanzapine 10 mg en lorazepam 2,5 mg voor de nacht. Ondanks de medicatie en prikkelarme verpleging bleef het beeld gedurende de week na opname verder verslechteren waarbij patiënte zich op de afdeling meermaals probeerde te stranguleren. Er was toegenomen achterdocht, met olfactorische hallucinaties (geur van ontlasting), waardoor patiënte zich obsessief waste en leed onder hevige schaamtegevoelens. Ondanks de medicatie sliep patiënte amper. Opvallend was dat ze een helder bewustzijn had. Heteroanamnestisch werd het beeld niet van eerder herkend.
Aangezien het psychotische beeld aanhield, er geen behandelbare danwel beïnvloedbare somatische oorzaken meer aanwezig bleken te zijn en patiënte een gevaar voor zichzelf vormde, werd ze overgeplaatst naar een psychiatrische kliniek. Aldaar werd de uiteindelijke diagnose ‘gemengde affectieve episode bij een stemmingsstoornis door een somatische aandoening’ gesteld. Zij werd medicamenteus behandeld met olanzapine 20 mg, fluoxetine 20 mg en lorazepam tot een dosering van 9 mg per dag.
Nadat patiënte ruim een maand was opgenomen in deze psychiatrische kliniek, klaarde het psychotische beeld op en kon ze naar huis met ambulante behandeling. De thuismedicatie bestond uit olanzapine 1 maal daags 20 mg en fluoxetine 1 maal daags 20 mg.
Een week later deed patiënte thuis een suïcidepoging waardoor ze meervoudig traumatisch letsel opliep inclusief neurotrauma en werd ze opgenomen op de IC. De ziekenhuispsychiater kwam opnieuw in consult. Tijdens deze opname werd er geen psychotisch beeld of een duidelijke stemmingsstoornis meer gezien. Op de voorgrond stonden overprikkeling en overvraging, vermoeidheid en emotionele vervlakking, differentiaaldiagnostisch passend bij een frontale hersenaandoening met cognitieve veranderingen, al dan niet versterkt door olanzapine. De suïcidepoging leek te zijn voortgekomen vanuit overvraging, overprikkeling en overzichtsverlies bij de overgang van de klinische psychiatrische setting naar de thuissituatie, met daarbij schaamtegevoelens over de doorgemaakte psychiatrische ontregeling en opname.
Bij screenend cognitief onderzoek (score op de Montreal Cognitive Assessment: 27/30 en op de Frontal Assessment Battery: 15/18) werden geen duidelijke cognitieve stoornissen gevonden. Echter, patiënte had een hoog uitgangsniveau van intelligentie en functioneren, waardoor het vermoeden op overschatting bestond. Olanzapine werd afgebouwd naar 10 mg per dag en lorazepam werd volledig afgebouwd. Patiënte was gedurende de opname coöperatief en ze stond open voor een revalidatietraject.
Vanwege het complexe beloop werd voor het verdere revalidatietraject gedacht aan een gespecialiseerde neuropsychiatrische ggz-afdeling, omdat noch een reguliere revalidatieafdeling, noch de ggz voldoende passend leek. Er was een geïntegreerde aanpak geïndiceerd met zowel aandacht voor de revalidatiedoelen, psycho-educatie en neuropsychologisch onderzoek en overige diagnostiek bij niet-aangeboren hersenletsel, alsook voor de kwetsbaarheid voor (neuro)psychiatrische ontregeling en het volgen van het beleid omtrent de psychofarmaca.
Bespreking
Een hersentumor is een van de meest gevreesde diagnoses in de samenleving door de hoge morbiditeit en mortaliteit.11 Een hersentumor kan uiteenlopende neuropsychiatrische symptomen geven, waaronder cognitieve stoornissen en gedragsveranderingen.12
Psychiatrische symptomen kunnen grofweg op twee manieren optreden bij een hersentumor. Ten eerste als direct gevolg vanuit de organische aandoening door druk op bepaalde hersengebieden. Ten tweede kunnen er comorbide psychiatrische symptomen ontstaan doordat er bijvoorbeeld een verstoord evenwicht is tussen de draagkracht en -last van een patiënt als gevolg van de lichamelijke ziekte. Patiënten met een hersentumor kunnen psychiatrische klachten krijgen, waaronder labiliteit, depressie, vermoeidheid, angsten, concentratie- en geheugenklachten.6,13
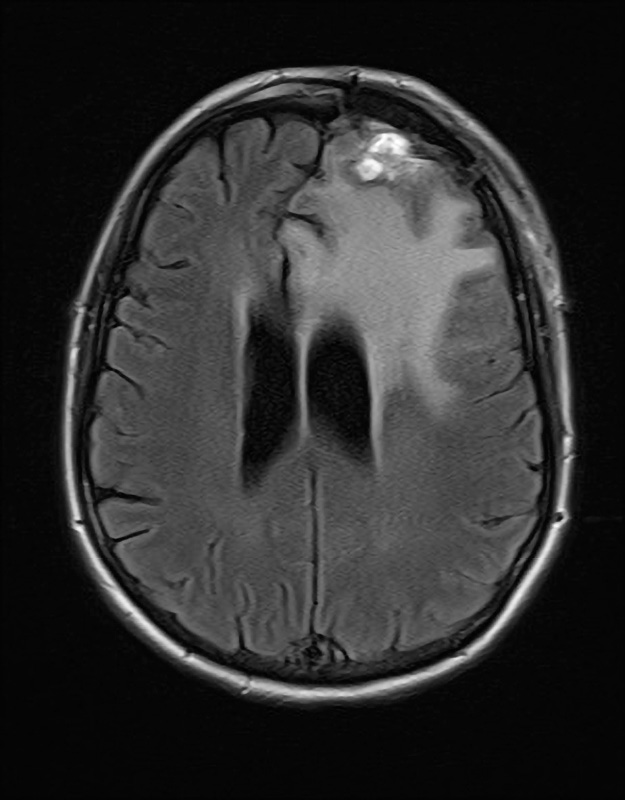
Figuur 1. Patiënte A, ongeveer 1 maand voor de operatie: meningeoom links frontaal, oedeem met massawerking
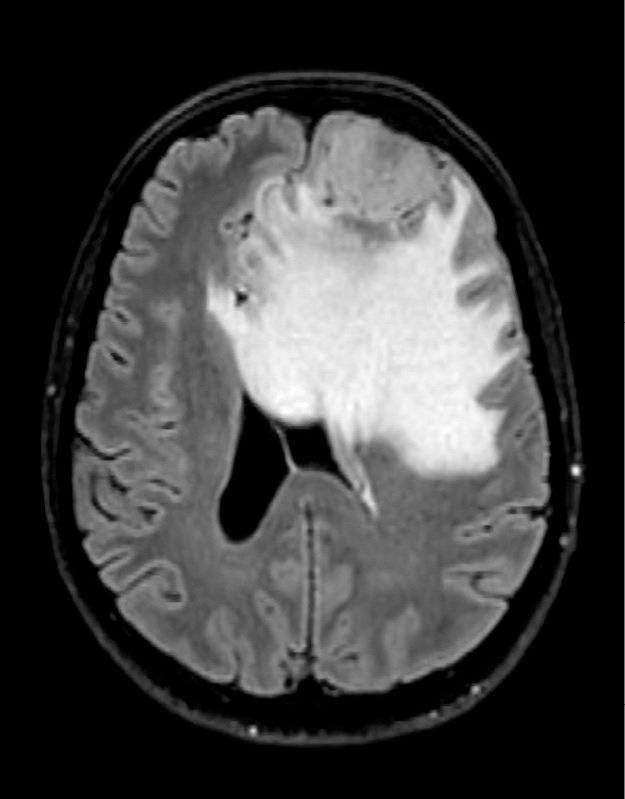
Figuur 2. Patiënte A, 10 dagen na resectie meningeoom links frontaal (2 dagen na heropname)
Afname van de massawerking op het ventrikelsysteem en afname van de midlineshift; lichte diffusierestrictie in de resectieholte (niet ongebruikelijk); geen aanwijzingen voor complicaties
De aanwezigheid van deze symptomen in de preoperatieve fase kan de perioperatieve fase negatief beïnvloeden doordat ze een grotere kans geven op een depressie, verminderd cognitief functioneren en vermindering van de algehele kwaliteit van leven.14,15 Depressie en angstklachten worden vaak niet herkend en blijven daardoor onbehandeld.16 Distress en angstklachten zijn vaak aanwezig bij patiënten bij wie een hersentumor gediagnosticeerd is. Meer dan 60% van de patiënten houdt deze klachten op de lange termijn.17 Voorspellers van distress zijn: de mate van algeheel functioneren, onzekerheid over het beloop van de ziekte, verlies van baan of rol, financiële problematiek, vertrouwen in toekomstige behandelopties en in behandelaren en steunsysteem.18,19
Structuurdiagnose
De beschreven casus illustreert dat zelfs na een ongecompliceerde meningeoomresectie, er een ernstig psychiatrisch beeld kan ontstaan door een complexe samenloop van factoren. In deze casus waren verschillende medisch specialisten betrokken, onder wie de neurochirurg, de psychiater en de revalidatiearts, met ieder een eigen kijk op de etiologie en het aandeel in de diagnostiek en behandeling. We beschrijven enkele diagnostische overwegingen.
Dexamethason lijkt zowel qua tijdsbeloop in relatie tot het moment van ontstaan alsook qua symptomen (slaapdeprivatie, aanvankelijk eufore en later toenemend gespannen en sombere stemming) een voor de hand liggende luxerende factor voor de acute postoperatieve ontregeling. Echter, het feit dat de symptomen na het stoppen met dexamethason juist verder verergerden in plaats van geleidelijk afnamen, en daarna nog enkele weken aanhielden, maakt het onwaarschijnlijk dat dexamethason de directe oorzaak is.
Vanuit psychiatrisch perspectief is het aannemelijk, anders dan de neurochirurg concludeerde, dat de (frontale) hersenaandoening, met oedeem en massawerking, een uitlokkende rol heeft gespeeld. Ook hierbij deed zich echter een paradox voor: de psychiatrische symptomen namen juist toe, terwijl de afwijkingen in de hersenen en de massawerking verminderden. In het latere beloop zal mogelijk echter de geleidelijke verdere resorptie van het hersenoedeem na de operatie een positief effect op de uiteindelijke verbetering hebben gehad.
Wanneer we terugkijken op de casus waren er perioperatief diverse psychosociale stressoren aanwezig. Er was al sprake van verminderde draagkracht, wat deels te verklaren was door subtiele gedrags- en cognitieve veranderingen als gevolg van het langdurig aanwezige frontale meningeoom. Patiënte heeft voorafgaand sociale stress ervaren door een relatiebreuk. Door gemengde lichamelijke, psychische en cognitieve klachten is ze minder uren gaan werken, waarna ze volledig uitviel.
Daarnaast was er tijdens de psychotische ontregeling een duidelijke stemmingscomponent. Hoewel dit mogelijk verband houdt met het gebruik van dexamethason, zou er op basis van de voorgeschiedenis ook sprake kunnen zijn van een onderliggende kwetsbaarheid voor een affectieve ontregeling, die nu onder uitzonderlijke omstandigheden tot uiting is gekomen. De aanwezigheid van olfactorische en visuele hallucinaties lijkt daarentegen weer meer suggestief voor een somatische oorzaak.
Het feit dat patiënte een post-partumdepressie doormaakte, verder tussentijds een volledig blanco psychiatrische voorgeschiedenis had en nu postmenopauzaal psychotisch ontregeld raakte, roept de vraag op of kwetsbaarheid voor hormonale veranderingen nog een rol zou kunnen spelen. De aanvangsleeftijd voor het ontstaan van psychotische klachten is bij vrouwen gemiddeld hoger dan bij mannen. Dit kan verklaard worden door een diagnostisch delay; bij vrouwen staan er minder negatieve symptomen, maar juist affectieve symptomen en concentratieproblemen op de voorgrond, waardoor het beeld lastiger is te herkennen.20,21
Een andere verklaring voor het later ontstaan van psychotische klachten bij vrouwen is de oestrogeenhypothese. Oestrogenen verhogen de dopaminereceptoraffiniteit en stimuleren neuroprotectie. Na de bevalling, na de menstruatie en tijdens de menopauze dalen oestrogeenspiegels, waardoor de drempelwaarde voor het ontstaan van psychotische symptomen wordt verlaagd. Postmenopauzaal zijn de oestrogeenspiegels bij vrouwen net zo laag als bij mannen.22
Conclusie
Een meningeoom is vaak een toevalsbevinding, maar kan symptomen geven wanneer het massawerking op aangrenzende hersenstructuren geeft. Het proces van het ervaren van onverklaarde symptomen, het doorlopen van diagnostiek en het ondergaan van behandeling bij een hersentumor zijn alle van invloed op de mate van distress bij de patiënt. Al met al was de acute psychiatrische ontregeling niet direct te verklaren door alleen neurologische, andere somatische, medicamenteuze of primaire psychiatrische oorzaken. Wij concludeerden dat er een wisselwerking geweest moet zijn tussen de genoemde factoren.
De casus illustreert dat de oorzaak van neuropsychiatrische symptomen bij een hersentumor mogelijk multifactorieel is bepaald. Door betrokkenheid van meerdere specialismen en zorginstellingen is het van belang om de continuïteit van zorg te waarborgen. Dit vereist geïntegreerde zorg en het uitwisselen van expertise. Omdat de symptomen in de loop van de tijd kunnen veranderen, kan ook de zorgbehoefte van de patiënt en daarmee de meest passende behandelomgeving veranderen.
Verschillende visies op de vraag of de etiologie van een psychiatrisch beeld ‘neurologisch’ dan wel ‘psychiatrisch’ is, zouden passende zorg voor de patiënt niet in de weg mogen staan. Het onderscheid is niet altijd volledig te maken en daarbij is de scheidslijn tussen de vakgebieden ook deels kunstmatig. Multi- en interdisciplinaire overleggen tussen de verschillende betrokken specialisten zouden kunnen bijdragen om de complexe samenhang van symptomen te evalueren en gezamenlijk tot een passend behandeltraject te komen. Dit vormt vooral een uitdaging wanneer de verschillende partijen niet onder één dak werken en vraagt tevens om flexibiliteit van alle betrokkenen.
Gezien de negatieve invloed van perioperatieve stress op het postoperatieve herstel, kan psychologische begeleiding voor en na de operatie waardevol zijn voor de patiënt en diens naasten. Dit biedt niet alleen steun tijdens het proces, maar draagt ook bij aan psycho-educatie, zodat vroege signalen van psychiatrische ontregeling sneller herkend kunnen worden. Een risicotaxatie voorafgaand aan de operatie, gecombineerd met begeleiding tijdens het proces om vroegtijdig op symptomen van ontregeling te anticiperen, kan van grote waarde zijn. Daarnaast zou het wenselijk zijn dat de hoofdbehandelaar standaard algemene postoperatieve adviezen geeft, zoals aandacht voor rust, slaap, structuur en het vermijden van overprikkeling, en daarbij nagaat of er een adequaat steunsysteem aanwezig is om deze ondersteuning te waarborgen.
Literatuur
1 Ogasawara C, Philbrick BD, Adamson DC. Meningioma: a review of epidemiology, pathology, diagnosis, treatment and future directions. Biomedicines 2021; 9: 319.
2 Landelijke Werkgroep Neuro-Oncologie. Meningeomen in Nederland. 2016. www.lwno.nl.
3 Richtlijnendatabase. Intracranieel meningeoom. 2012. www.richtlijnendatabase.nl.
4 Maggio I, Franceschi E, Tosoni A, e.a. Meningioma: not always a benign tumor. A review of advances in the treatment of meningiomas. CNS Oncol 2021; 10: CNS72.
5 Oteri V, Martinelli A, Crivellaro E, e.a. The impact of preoperative anxiety on patients undergoing brain surgery: a systematic review. Neurosurg Rev 2021; 44: 3047-57.
6 Mitchell AJ, Hopwood A. Neuropsychiatric aspects of CNS tumours in adults. In: Geddes JR, Andreasen NC, Goodwin GM, red. Oxford Textbook of Neuropsychiatry. Oxford: Oxford University Press; 2020. p. 229-44.
7 Xu Y, Ma Q, Du H, e.a. Postoperative delirium in neurosurgical patients: recent insights into the pathogenesis. Brain Sci 2022; 12: 1371.
8 Kappen PR, Kakar E, Dirven CMF, e.a. Delirium in neurosurgery: a systematic review and meta-analysis. Neurosurg Rev 2022; 45: 329-41.
9 Talacchi A, Santini B, Savazzi S, e.a. Cognitive effects of tumour and surgical treatment in glioma patients. J Neurooncol 2011; 103: 541-9.
10 Meskal I, Gehring K, van der Linden SD, e.a. Cognitive improvement in meningioma patients after surgery: clinical relevance of computerized testing. J Neurooncol 2015; 121: 617-25.
11 NHS England. Cancer Patient Experience Survey 2011/12 National Report. 2012. https://digital.nhs.uk/ndrs/our-work/ncras-work-programme/the-national-cancer-patient-experience-survey-cpes
12 Madhusoodanan S, Ting MB, Farah T, Ugur U. Psychiatric aspects of brain tumors: a review. World J Psychiatry 2015; 5: 273-85.
13 Madhusoodanan S, Opler MGA, Moise D, e.a. Brain tumor location and psychiatric symptoms: is there any association? A meta-analysis of published case studies. Expert Rev Neurother 2010; 10: 1529-36.
14 Kasper G, Hart S, Samuel N, e.a. Anxiety and depression in patients with intracranial meningioma: a mixed methods analysis. BMC Psychol 2022; 10: 797.
15 Randazzo D, Peters KB. Psychosocial distress and its effects on the health-related quality of life of primary brain tumor patients. CNS Oncol 2016; 5: 241-9.
16 Litofsky NS, Farace E, Anderson F, e.a. Depression in patients with high-grade glioma: results of the Glioma Outcomes Project. Neurosurgery 2004; 54: 358-66.
17 Keir ST, Farland MM, Lipp ES, e.a. Distress persists in long-term brain tumor survivors with glioblastoma multiforme. J Cancer Surviv 2008; 2: 269-74.
18 Rooney AG, McNamara S, Mackinnon M, e.a. The frequency, longitudinal course, clinical associations and causes of emotional distress during primary treatment of cerebral glioma. Neuro Oncol 2013; 15: 635-43.
19 Halkett GKB, Lobb EA, Rogers MM, e.a. Predictors of distress and poorer quality of life in high-grade glioma patients. Patient Educ Couns 2015; 98: 525-32.
20 Mazza M, Caroppo E, De Berardis D, e.a. Psychosis in women: time for personalized treatment. J Pers Med 2021; 11: 1279.
21 Sommer IE, Brand BA, Gangadin S, e.a. Women with schizophrenia-spectrum disorders after menopause: a vulnerable group for relapse. Schizophr Bull 2023; 49: 136-43.
22 Brand BA, de Boer JN, Sommer IEC. Estrogens in schizophrenia: progress, current challenges and opportunities. Curr Opin Psychiatry 2021; 34: 228-37.
Authors
Fleur van Velthoven, aios psychiatrie, Parnassia Groep Haaglanden, Den Haag.
Irene de Graaf, psychiater, Haaglanden Medisch Centrum, Den Haag.
Correspondentie
Fleur van Velthoven (f.vanvelthoven@parnassiagroep.nl).
Geen strijdige belangen gemeld.
Het artikel werd voor publicatie geaccepteerd op 10-12-2025.
Citeren
Tijdschr Psychiatr. 2026;68(03):139-142
